
Conţinut
Discoid Lupus Eritematos sau LED este o boală cronică a pielii care lasă leziuni și solzi roșii pe diferite părți ale corpului. Deoarece este similar cu alte afecțiuni medicale, este dificil de diagnosticat; orice suspiciune trebuie analizată imediat de un medic pentru a începe tratamentul cât mai curând posibil. Tratamentul timpuriu al LED-ului este esențial pentru a reduce apariția efectelor secundare grave, cum ar fi căderea părului și desfigurarea permanentă a pielii. În general, utilizarea corticosteroizilor topici și a medicamentelor antipaludice - pe lângă reducerea expunerii la soare - sunt cele mai frecvente tratamente.
Pași
Metoda 1 din 3: Recunoașterea semnelor Lupusului Discoid
Identificați simptomele LED-ului. Persoanele cu această boală vor suferi de mâncărime ușoară și unele dureri; cu toate acestea, mulți pacienți nu prezintă mâncărime, disconfort și orice altă senzație asociată cu leziunile. Simptomele LED apar adesea în zonele corpului expuse la soare, dar 50% dintre ele se găsesc pe scalp. Fața și gâtul sunt, de asemenea, locuri obișnuite. Simptomele fizice ale lupusului discoid sunt: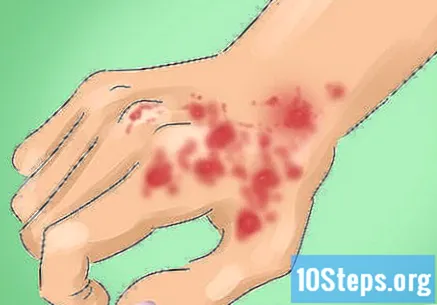
- Leziuni sau trombocite discrete, solzoase, eritematoase și ușor ridicate, deasupra sau sub gât, în formă de monedă și cu pielea întărită sau solzoasă.
- Foliculii de păr înfundați, ducând la căderea părului.
- Modificări ale culorii pielii, de obicei pierderea pigmentării (luminării) în centru și suferind hiperpigmentare (întunecarea) la margini.
- Plăgile care se pot extinde încet, se atrofiază, se vindecă și prezintă telangiectazie, o dilatare a vaselor capilare de sub piele, lăsând leziunile să pară că „radiază” din răni.
- Fotosensibilitatea este, de asemenea, foarte frecventă.
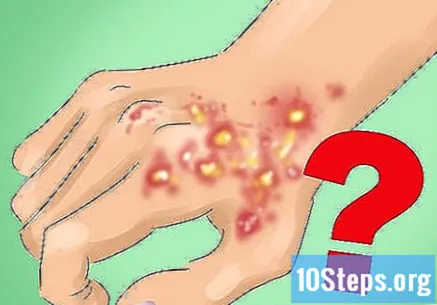
Aflați ce afecțiuni medicale pot „imita” lupusul discoid. În timpul procesului de diagnostic, medicul va exclude alte probleme care seamănă cu LED-ul. Unele dintre cele care cauzează leziuni ale pielii sunt:- Sifilis.
- Cheratoza actinică.
- Complicații care decurg din sarcoidoză.
- Lichen planus.
- Psoriazisul plăcii.
Consultați un medic cât mai curând posibil pentru un diagnostic. Când suspectați LED-ul, faceți o întâlnire cu un imunolog cât mai curând posibil. În majoritatea cazurilor, diagnosticul lupusului eritematos discoid se bazează pe constatările clinice sau pe ceea ce percepe medicul în timpul examinării fizice. În anumite ocazii, un examen histopatologic poate fi util pentru a exclude alte probleme ale pielii.- Lupusul eritematos discoid poate apărea, de asemenea, ca parte a lupusului eritematos sistemic (LES). De fapt, o astfel de afecțiune afectează aproximativ 25% dintre persoanele cu LES și aproximativ 10-15% dintre persoanele cu LED vor dezvolta LES; cu cât LED-ul este mai răspândit, cu atât sunt mai mari șansele ca acesta să coexiste cu lupusul sistemic. De asemenea, medicul poate efectua teste pentru LES solicitând probe de sânge și urină, care trebuie analizate în laborator.
- Pacienții cu lupus discoid au niveluri negative sau foarte scăzute de anticorpi anti-nucleari și foarte rar vor avea anticorpi anti-RO.
Metoda 2 din 3: Ținând cont de factorii de risc

Analizați riscul de a obține lupus eritematos indus de medicamente. O astfel de afecțiune poate fi declanșată de anumite medicamente, care provoacă simptome similare lupusului la persoanele care nu au LES. Este doar temporar și ar trebui să dispară după câteva zile sau săptămâni după oprirea medicamentului. Discutați imediat cu un medic dacă bănuiți că un medicament declanșează manifestările lupusului. Deși mai multe medicamente pot provoca lupus eritematos, cele mai probabil trei sunt:- Hidralazină.
- Procainamida.
- Izoniazidă.
Cunoaște-ți istoricul familiei. Mulți pacienți cu lupus raportează că au și un membru al familiei cu aceeași tulburare sau o altă boală autoimună, cum ar fi artrita reumatoidă. Dacă este posibil, aflați dacă rude au suferit de boală înainte de a vizita medicul. Informațiile despre istoricul familiei sunt importante pentru ca medicul să facă un diagnostic precis.
Amintiți-vă că lupusul este mai frecvent în anumite date demografice. Pe lângă alți factori de risc care pot fi luați în considerare, sexul și etnia interferează și cu șansa de a contracta boala. Este mult mai frecvent la femei decât la bărbați, la afro-americani și la persoanele de 20 și 40 de ani. Medicul va lua în considerare acești factori atunci când încearcă să diagnosticheze problema.
Metoda 3 din 3: Tratarea lupusului discoid
Nu vă expuneți la soare. Simptomele cu LED-uri se înrăutățesc atunci când pacientul este expus la soare sau la orice alt tip de lumină ultravioletă, deci este important să nu rămâneți în aer liber când există soare. Limitați expunerea la orele zilei când razele soarelui sunt mai puțin intense, cum ar fi dimineața devreme sau la amurg.
- Folosiți protecții solare și îmbrăcăminte pentru a vă proteja de razele ultraviolete.
- Evitați bronzarea și nu stați lângă fereastră.
- Fiți foarte atenți când stați lângă apă, zăpadă, nisip și suprafețe care reflectă razele ultraviolete.
Discutați cu un medic despre utilizarea cremelor cu corticosteroizi. Cremele topice sunt adesea folosite pentru tratarea LED-urilor; inițial, se va prescrie o doză mare care trebuie aplicată de două ori pe zi. Ulterior, va fi prescrisă o doză de „întreținere”. Modificarea dozei previne efectele secundare negative ale medicamentului, cum ar fi atrofia și petele roșii pe piele.
- Injecțiile cu steroizi pot servi și pentru tratarea rănilor care au devenit cronice, cu pielea întărită sau care nu au răspuns la steroizii topici. Adresați-vă medicului dumneavoastră despre această formă de tratament.
Aflați mai multe despre medicamentele orale. Medicamentele care tratează malaria sunt frecvente în cadrul planului de combatere a LED-urilor, fiind utilizate singure sau împreună cu clorochina, hidroxiclorochina și mepacrina.
- Alte medicamente care pot fi utilizate - atunci când medicamentele împotriva malariei, corticosteroizii topici și steroizii care se aplică pe leziuni nu funcționează - sunt metotrexatul, ciclosporina A, tacrolimus și azatioprina.
- Dozele medicamentului sunt determinate prin masa slabă a pacientului, reducând șansele de toxicitate de către medicamente.
sfaturi
- Feriți-vă de leziunile cutanate care apar pe față, cap și gât și care par a fi exacerbate de expunerea la soare. Consultați un medic cât mai curând posibil pentru a începe tratamente care pot reduce cantitatea permanentă de căderea părului sau desfigurarea pielii.
- Fumatul poate agrava problema.
- Unele medicamente pot, de asemenea, exacerba lupusul. Discutați despre medicamente cu medicul dumneavoastră în timp ce căutați tratament.
Avertizări
- Până la 5% dintre persoanele cu LED pot suferi de lupus sistemic, care are consecințe care pun viața pacientului în pericol atunci când atacă anumite sisteme corporale, cum ar fi rinichii și inima. Medicul trebuie să monitorizeze întotdeauna tratamentul, în timp ce pacientul trebuie să stea departe de soare și să ia medicamentele conform recomandărilor.


