Conţinut
Alte secțiuniExamenele fizice medicale fac parte din rutina zilnică pentru un medic, un asistent medical sau o asistentă medicală. Dacă învățați cum să efectuați un examen fizic medical, poate fi copleșitor, deoarece aveți atât de multe lucruri de verificat într-o ordine foarte specifică. Însă, începând cu preocupări mai generale sau mai presante, apoi trecând la sisteme specifice, vă va ajuta să urmăriți totul. Odată cu practica, efectuarea unui examen fizic medical va deveni ca a doua natură și nu veți avea nevoie de un memento despre cum să faceți acest lucru.
Pași
Partea 1 din 5: Configurarea pentru examenul fizic
Spălați-vă pe mâini. Când intrați în camera pacientului, asigurați-vă că vă spălați pe mâini înainte de a intra în contact fizic cu pacientul. Puteți întâmpina pacientul mai întâi și apoi spuneți-i doar că trebuie să vă spălați pe mâini înainte de a începe examenul.
- Asigurați-vă că utilizați săpun și apă caldă și spălați timp de 20 de secunde. Apoi clătiți-vă bine mâinile și uscați-le cu un prosop de hârtie curat.

Prezentați-vă pacientului dacă nu v-ați mai întâlnit niciodată. Asigurați-vă că furnizați numele preferat și adresați-vă pacientului după numele preferat. Le puteți întreba cum preferă să fie numiți dacă nu sunteți sigur.- Dacă pacientul este cineva pe care l-ați mai văzut, atunci puteți pur și simplu să salutați și să întrebați ce mai face.

Asigurați-vă că pacientul poartă o halat, dacă este necesar. Dacă pacientul nu este deja într-o rochie și aveți nevoie ca aceștia să fie la examen, instruiți-i politicos să se schimbe și apoi dați-le o anumită intimitate pentru a face acest lucru. Apoi, bateți și reintrăți în cameră când pacientul este schimbat. Rugați pacientul să stea sau să se întindă pe masa de examinare, în funcție de ceea ce este cel mai confortabil pentru ei.- Rețineți că transformarea pacientului într-o rochie nu va fi întotdeauna necesară. Unii pacienți pot veni cu plângeri care pot fi verificate cu ei în hainele de stradă, cum ar fi tuse sau răceală.
- Asigurați-vă că există suficientă lumină în cameră pentru a vedea bine pacientul.
- Verificați dacă camera este suficient de liniștită încât să puteți auzi sunetul respirației pacientului.
- Eliminați orice pericole, cum ar fi firele sau alte elemente din apropierea mesei de examinare, care vă pot împiedica să vă deplasați liber în jurul ei.

Aflați dacă trebuie să vă ocupați de o anumită problemă de sănătate. Dacă pacientul a venit pentru un examen fizic general, atunci va trebui să evaluați starea generală de sănătate pentru a verifica eventualele probleme. Cu toate acestea, dacă pacientul a venit cu o plângere specifică, atunci ar trebui să vă concentrați mai întâi pe această plângere.- De exemplu, dacă pacientul are o răceală și o tuse urâtă care a persistat mai mult de câteva săptămâni, atunci v-ați concentra atenția asupra sistemului respirator.
Întrebați pacientul despre istoricul medical. Parcurgeți împreună istoricul medical al pacientului și actualizați-l după cum este necesar. Asigurați-vă că acordați o atenție specială oricărei părți din istoricul lor medical care ar putea avea legătură cu plângerea lor principală.
- De exemplu, dacă pacientul s-a plâns de crampe severe, atunci s-ar putea să întrebați dacă au fost diagnosticați vreodată cu SOP sau endometrioză.
- De asemenea, puteți pune întrebări generale pentru a înțelege mai bine situația pacientului, cum ar fi „Ați avut vreodată intervenții chirurgicale?” și „Luați vreun medicament?”
Bacsis: Dacă este posibil, adăugați aceste informații la note în timp ce mergeți, astfel încât să nu uitați nimic.
Partea 2 din 5: luarea de vitamine și observarea aspectului general
Verificați tensiunea arterială a pacientului. Cel mai bine este să așteptați până când luați istoricul de sănătate al pacientului, astfel încât să poată sta 5 minute. În caz contrar, puteți obține un rezultat fals crescut al tensiunii arteriale. Alegeți o manșetă de tensiune arterială în dimensiunea adecvată pentru pacient și puneți-o pe ele. Apoi, ia tensiunea arterială și notează rezultatele.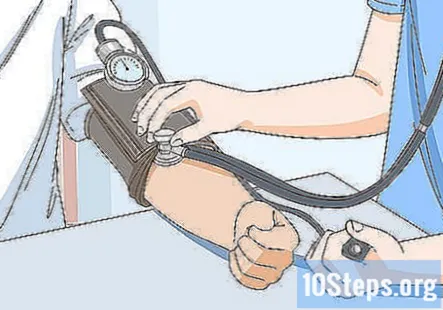
Bacsis: Este posibil să puteți sări peste vitale dacă o asistentă medicală sau un asistent medical a făcut deja acest lucru pentru dvs. Cu toate acestea, dacă constatările au fost neobișnuite, atunci poate fi necesar să le reluați.
Luați pulsul radial al pacientului. După preluarea tensiunii arteriale a pacientului, luați pulsul radial, care se află în încheietura mâinii. Apăsați arătătorul și degetul mijlociu pe venă pentru a localiza pulsul, apoi numărați bătăile timp de 1 minut.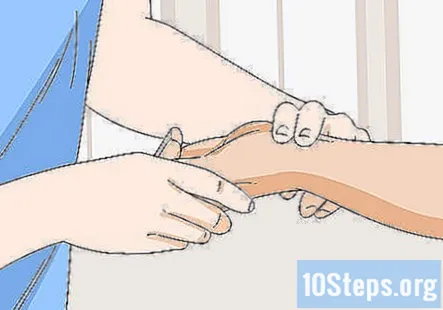
- De asemenea, puteți număra bătăile timp de 15 secunde și apoi puteți înmulți rezultatul cu 4 pentru o frecvență cardiacă aproximativă. De exemplu, dacă numărați 20 de bătăi în 15 secunde, atunci ritmul cardiac al acestora este de aproximativ 80 de bătăi pe minut.
Numărați respirațiile pacientului pe minut. Instruiți pacientul să respire normal în timp ce numărați numărul de respirații pe care le iau în 1 minut. Numărați 1 respirație de fiecare dată când pacientul inspiră și expiră. Nu numărați inhalările și expirațiile separat.
- Cu practica, ar trebui să puteți număra respirațiile în timp ce luați pulsul unui pacient.
Evaluează aspectul general al pacientului, părul, pielea și unghiile. După ce aveți ceva experiență, este posibil să puteți finaliza această parte a examenului în timp ce luați elementele vitale ale pacientului. Rețineți dacă pacientul pare îngrijit. Verificați dacă părul, pielea și unghiile lor arată sănătos. Asigurați-vă că observați orice semne fizice neobișnuite, inclusiv:
- Model muscular, cum ar fi o lipsă vizibilă de mușchi în brațe sau picioare
- Distribuția părului, cum ar fi subțierea părului pe cap
- Mirosuri, cum ar fi un miros neplăcut care indică o igienă deficitară
- Mișcare și coordonare, cum ar fi imposibilitatea de a urmări un stilou cu ochii lor
Partea 3 din 5: Examinarea capului și gâtului
Examinați ochii pacientului pentru aspect general și reacție. Uită-te la ochii pacientului și notează aspectul corneei, sclerei, conjunctivei și irisului. Verificați elevii pentru acomodare, reflexe și nereguli. Apoi, verificați câmpul vizual, acuitatea vizuală, mișcările extraoculare și reflexul corneei.
- Solicitați pacientului dumneavoastră să citească literele de pe o diagramă Snellen pentru a le verifica acuitatea vizuală și pentru a evalua funcția celui de-al doilea nerv cranian. Rugați pacientul să acopere un ochi și citiți graficul cu ochiul descoperit și apoi repetați pentru celălalt ochi.
- De asemenea, puteți întreba pacientul dacă are probleme cu vederea.
- De asemenea, poate doriți să verificați simptomele problemelor frecvente ale ochilor. De exemplu, puteți verifica conjunctivita căutând semne de umflare, descărcare și roșeață în jurul pleoapelor.
Uită-te la părțile externe și interne ale urechilor pacientului. Verificați pinna și țesutul periauricular al pacientului, care sunt părțile urechii în afara capului pacientului. Apoi, utilizați otoscopul pentru a privi în urechea pacientului. Țesuturile trebuie să apară roz și sănătoase în interiorul și în exteriorul urechilor pacientului, fără semne de acumulare de lichid sau exces de ceară.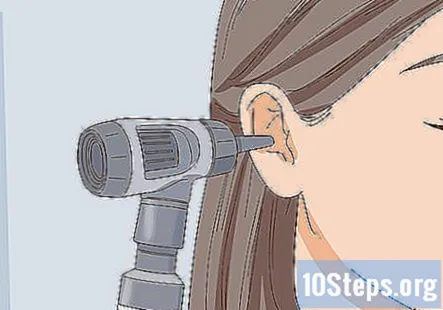
- De asemenea, puteți întreba pacientul dacă a observat vreo pierdere a auzului.
- Dacă pacientul v-a cerut să vă repetați de mai multe ori sau dacă întoarce capul sau se apleacă pentru a vă auzi mai bine, atunci acest lucru poate indica probleme de auz.
Efectuați testul Weber dacă pacientul are probleme cu auzul. Testul Weber folosește un diapazon pentru a verifica auzul unilateral. Pentru a efectua testul Weber, loviți diapazonul și apoi așezați mânerul pe capul pacientului chiar deasupra frunții. Întrebați-i ce ureche aud cel mai tare sunetul.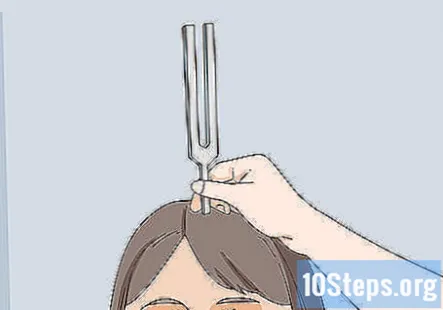
- Dacă pacientul are auz normal, acesta trebuie să raporteze că aude sunetul în mod egal în ambele urechi. Dacă au pierderea auzului la o ureche, vor raporta că nu au auzit-o la fel de tare în urechea afectată.
Efectuați testul Rinne pentru a verifica pierderea auzului la 1 ureche. Testul Rinne folosește un diapazon pentru a verifica pierderea auzului la 1 ureche. Pentru a efectua testul Rinne, loviți furculița și așezați mânerul împotriva osului mastoid al pacientului. Apoi, îndepărtați furculița de osul mastoid și aduceți-o în sus și peste ureche. Rugați pacientul să vă anunțe când nu mai aude diapazonul.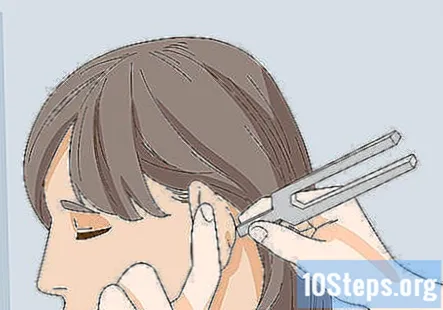
- Dacă pacientul are pierderea auzului în acea ureche, acesta va raporta că nu mai aude diapozitivul după ce l-ați îndepărtat de osul mastoid.
- Repetați testul pe cealaltă ureche după ce ați terminat de verificat prima ureche.
Verificați ochii pacientului folosind otoscopul. Stingeți luminile din sala de examen, apoi folosiți otoscopul pentru a privi în ochii pacientului prin pupilele lor. Acordați o atenție specială retinei, discului optic, arterelor, vaselor, mediilor, corneei, cristalinului și maculei lutea.
- Rugați pacientul să urmeze un stilou cu ochii pentru a verifica dacă există probleme cu nervii cranieni III, IV și VI.
Inspectați pasajele nazale ale pacientului. Atașați speculul nazal la otoscop și priviți în nările pacientului. Verificați prezența membranelor mucoase roz, sănătoase.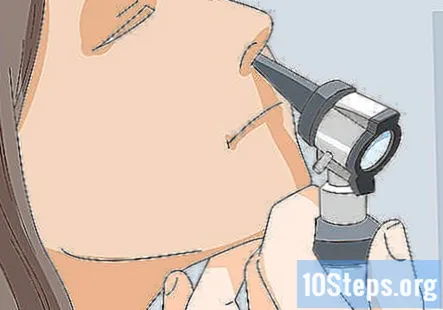
- De asemenea, s-ar putea să întrebați pacientul dacă are probleme cu simțul mirosului, ceea ce poate indica o problemă cu nervul cranian I.
- De asemenea, puteți întreba pacientul dacă suferă de alergii sau alte probleme conexe pe măsură ce le inspectați pasajele nazale.
Examinați gura, limba, dinții și mucoasa bucală. Rețineți orice probleme dentare, cum ar fi cariile, lucrările dentare sau problemele vizibile cu mușcătura lor. Apoi, verificați faringele și cereți pacientului să spună „ah” pentru a evalua nervii cranieni IX, X și XII. Faringele ar trebui să se ridice simetric atunci când pacientul face acest lucru.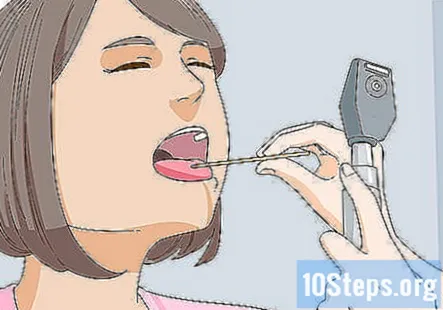
- De asemenea, s-ar putea să întrebați pacientul dacă vedeți regulat un dentist.
Uită-te la fața pacientului pentru a verifica simetria. Rugați pacientul să zâmbească, să se încrunte și să deschidă gura pentru a vedea dacă fața lor este simetrică atunci când face acest lucru. Acest lucru vă va permite să evaluați funcția nervului cranian VII.
- De asemenea, puteți atinge ușor fața pacientului în jurul tâmplelor, mijlocului feței și maxilarului pentru a verifica simetria și pentru a evalua funcția nervului cranian V.
Bacsis: Puteți, de asemenea, să evaluați simetria atunci când întâmpinați pacientul pentru prima dată, cum ar fi dacă vă zâmbesc când intrați în cameră.
Verificați ganglionii limfatici și glandele salivare. Palpați ușor ganglionii limfatici și glandele salivare apăsând pe ele. Împingeți pielea cu aproximativ ⁄2 în (1,3 cm). Ganglionii limfatici și glandele salivare sunt situate de-a lungul mușchiului sternocleidomastoidian din față și din spate, în fața și în spatele urechilor și pe partea inferioară a maxilarului.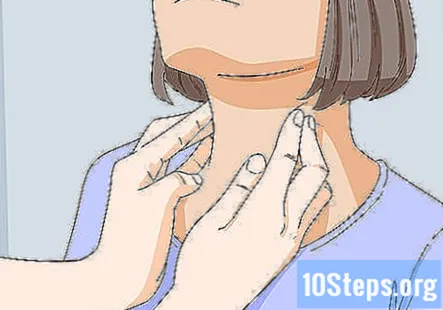
- Semnele problemelor cu glandele salivare sau ganglionii limfatici pot include durere atunci când le palpați, pete dure pe glande sau umflături.
- De asemenea, verificați dacă există un ganglion limfatic mărit deasupra osului cervical mijlociu stâng. Acesta este un semn potențial al cancerului gastric și necesită o evaluare suplimentară.
Localizați și palpați glanda tiroidă a pacientului. Glanda are forma unui fluture cu aripile întinse și se află în partea din față, în centrul gâtului, chiar deasupra gulerului. Rețineți orice nereguli în dimensiunea sau forma sa.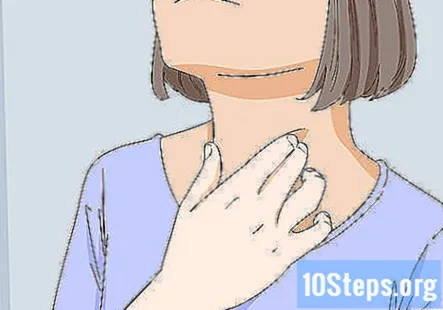
- De exemplu, dacă glanda tiroidă a pacientului este supradimensionată sau are un nodul palpabil, atunci aceasta ar necesita investigații suplimentare.
Partea 4 din 5: Inspectarea trunchiului
Examinați ganglionii epitrocleari și axilari pentru a verifica dacă există o infecție. Nodurile epitrohleare sunt situate pe interiorul brațului chiar deasupra cotului. Nodurile axilare sunt chiar sub axile. Localizați aceste zone și palpați-le ușor pentru a verifica mărirea sau semne de infecție, cum ar fi roșeață, umflături sau sensibilitate.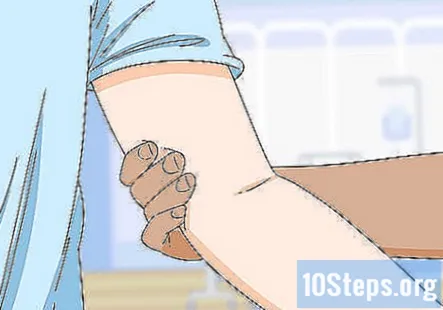
- Umflarea și lipsa sensibilității în ganglionii axilari pot indica, de asemenea, o infecție, cancer al ganglionilor limfatici sau o tulburare inflamatorie sistemică, cum ar fi sarcoidoza.
Bacsis: Poate doriți să puneți mănuși pentru a palpa nodurile axilare, deoarece acestea sunt situate chiar sub axile și sunt susceptibile de a fi umede de transpirație.
Ascultați cele 4 zone ale inimii pacientului cu un stetoscop. Rugați pacientul să își coboare rochia sau să își ridice cămașa. Așezați stetoscopul peste inima pacientului și ascultați-l bătând aproximativ 1 minut pentru a verifica dacă există anomalii. Ascultați toate cele 4 valve ale inimii pacientului și verificați dacă nu există frecări și emoții.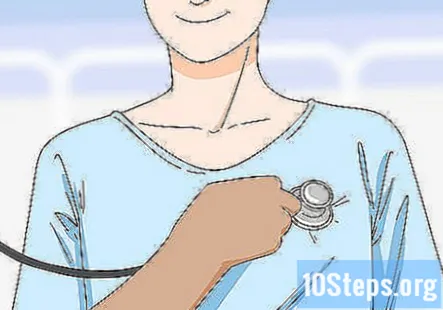
- De asemenea, puteți verifica dacă există vânătăi, care sunt vase de sânge blocate, în acest moment dacă suspectați o problemă. Așezați stetoscopul peste arterele carotide ale pacientului 1 la un moment dat și ascultați un sunet turbulent pentru a detecta un bruit.
Ascultați plămânii pacientului cu stetoscopul. Verificați dacă există raluri, respirație șuierătoare și rhonchi. Pe măsură ce le ascultați plămânii, verificați dacă există deformări vizibile în pieptul pacientului. Dacă observați o diferență în sunetele respirației între părțile dreapta și stânga, atunci acest lucru este notabil.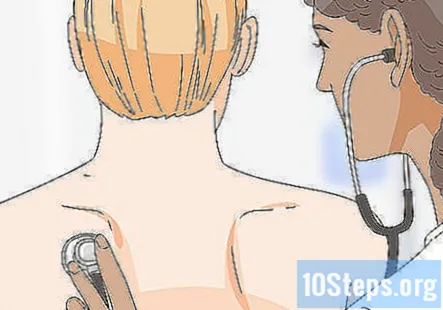
- În timp ce ascultați plămânii pacientului, observați-i pentru semne de efort. De exemplu, dacă observați că persoana își folosește întregul piept pentru a o ajuta să respire, atunci acest lucru poate indica o problemă respiratorie.
Verificați forța distală a pacientului prin strângerea mâinilor. Întindeți mâinile către pacient și cereți-i să le strângă bine. Ar trebui să simțiți o presiune egală pe ambele mâini atunci când pacientul face acest lucru.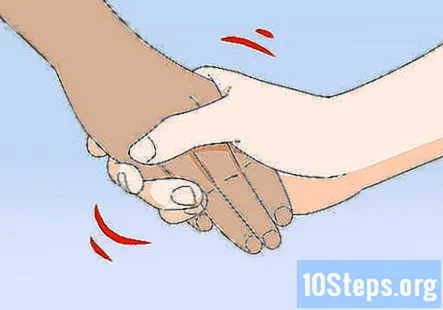
- Dacă pacientul nu vă poate strânge strâns mâinile sau dacă acestea par a fi mult mai puternice pe o parte decât pe cealaltă, atunci poate exista o problemă care necesită investigații suplimentare.
Observați forța proximală a pacientului, urmărindu-i cum se ridică. Rugați pacientul să se ridice din poziția așezat. Dacă pacientul se poate ridica singur fără a-și folosi mâinile pentru a împinge scaunul, atunci are o forță proximală bună. Cu toate acestea, dacă pacientul are nevoie de ajutor pentru a se ridica sau trebuie să se apuce de ceva pentru a se ridica, atunci nu au o forță proximală bună.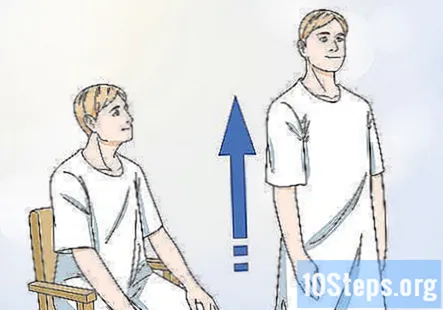
- Forța proximală poate scădea pe măsură ce o persoană îmbătrânește, dar dacă un pacient tânăr, relativ sănătos, are o forță proximală slabă, atunci acesta poate fi un motiv de îngrijorare.
Ascultați abdomenul pentru sunete intestinale și vânătăi. Rugați pacientul să se așeze și să își ridice cămașa sau rochia pentru a-și dezvălui abdomenul. Drapă o foaie peste ele, dacă este necesar, pentru a acoperi spațiile private. Apoi, utilizați stetoscopul pentru a asculta toate cele 4 cadrane ale abdomenului lor. Sunetele intestinului ar trebui să fie prezente în toate cele 4 cadrane. Apoi, treceți la arterele renale și ascultați cu stetoscopul pentru a verifica vânătăile.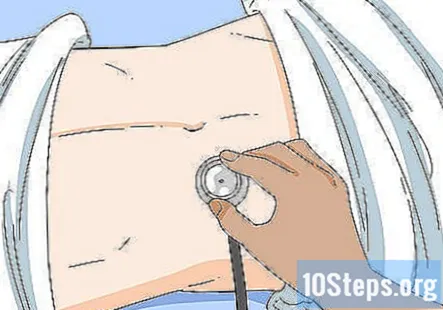
- Un bruit scoate un sunet turbulent, așa că ar trebui să fie ușor de detectat.
Percuss și palpați abdomenul pentru a verifica splina și ficatul. Folosiți-vă mâinile pentru a simți abdomenul pacientului. Apăsați ușor cu vârful degetelor cu aproximativ 1 cm (2,5 cm) pentru a palpa și atingeți ușor abdomenul cu vârful degetelor pentru a-l percuta. Palpați în locația ficatului și splinei pacientului pentru a verifica dacă acestea sunt de dimensiuni normale. Rețineți că nu ar trebui să puteți palpa splina și, dacă puteți, este probabil mărită.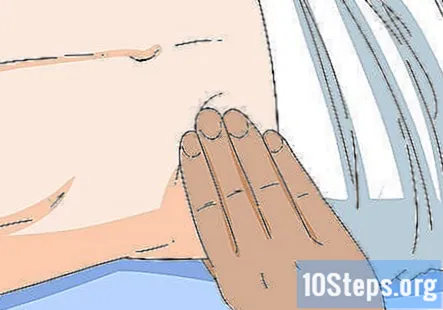
- Dacă ficatul sau splina se simt mărite, acest lucru va necesita investigații suplimentare.
Bacsis: Palpați întotdeauna și percutați abdomenul după ce ascultați sunetele intestinului și nu înainte. Acest lucru se datorează faptului că palparea și percutarea abdomenului pacientului poate modifica sunetele intestinului.
Partea 5 din 5: Desfășurarea părților opționale ale examenului
Efectuați un examen pelvian dacă pacientul este de sex feminin și are preocupări conexe. Este posibil să trebuiască să efectuați un examen pelvian dacă pacientul participă la un examen anual de femeie bună. Dacă preocupările ei nu au legătură sau dacă are examenul pelvian la ginecolog, atunci puteți sări peste această parte a examenului.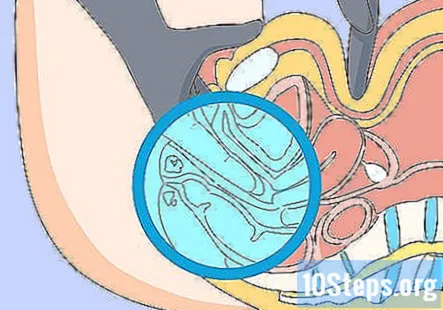
- Dacă sunteți un furnizor de sex masculin, asigurați-vă că aveți o șaperonă de sex feminin în cameră pentru orice examene pelvine, mamare sau rectale.
- Instruiți pacientul să pună picioarele în etriere pentru această parte a examenului și să treacă o foaie peste ea pentru a-i asigura confortul.
- Adunați ceea ce veți avea nevoie înainte de a începe examenul, cum ar fi un specul și elemente pentru colectarea unei probe din colul uterin al pacientului.
Bacsis: Asigurați-vă că ați pus mănuși înainte de a începe această porțiune a examenului, deoarece puteți intra în contact cu lichide corporale.
Examinați sânii dacă pacientul este de sex feminin și are probleme. Această parte a examenului poate fi, de asemenea, opțională, în funcție de scopul vizitei pacientului și dacă a făcut acest lucru sau nu la ginecologul ei. Uitați-vă la țesutul mamar pentru a verifica eventualele nereguli, cum ar fi roșeață, gropițe sau zone strălucitoare ale pielii. Apoi, palpați sânii pentru a simți orice anomalii în țesut.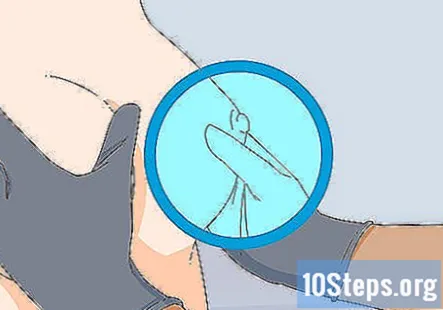
- Întrebați pacientul dacă efectuează periodic auto-examene mamare pentru a verifica problemele. Dacă nu, instruiți-i cu privire la avantajul efectuării acestor verificări.
Faceți un examen rectal și colectați un eșantion dacă pacientul are probleme. Dacă pacientul s-a plâns de sânge în scaun, durere la defecare sau alte probleme digestive conexe, atunci poate fi necesar să efectuați un examen rectal și să colectați o probă de scaun pentru a verifica sângele ocult.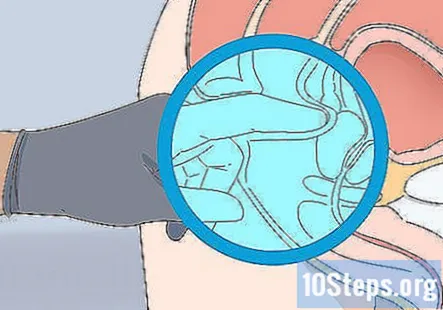
- Efectuați examenul rectal cu pacientul întins pe o parte.
Întrebări și răspunsuri comunitare
Când am un examen de nud?
Este rar, dacă este vreodată necesar, să vă dezbrăcați complet pentru un examen medical.
O femeie poate fi examinată ca un bărbat?
Da, o femeie poate primi un examen fizic. Nu, nu este același examen pe care l-ar avea un bărbat.
Ce este testarea disdiadochokinezei?
Este un test al capacității unui grup muscular de a efectua mișcări rapide, alternante, cum ar fi deschiderea și închiderea repetată a unui pumn.
sfaturi
- Asigurați-vă că comunicați cu pacientul pe tot parcursul examenului. Spuneți-le ce veți face înainte de a face acest lucru, cereți-i să schimbe poziția după cum este necesar și instruiți-i politicos să facă alte lucruri la nevoie pentru examen.
- Purtați întotdeauna mănuși și alte echipamente de protecție personală, după cum este necesar pentru tipul de examen și pentru a vă proteja împotriva oricăror boli transmisibile.
Lucruri de care ai nevoie
- Săpun
- Prosop
- Halat și cearșaf pentru drapaj pacient
- O zonă privată pentru examen
- Stetoscop
- Manșeta tensiunii arteriale
- Laptop sau hârtie și pix pentru a lua notițe
- Diapazon (opțional pentru testul Weber și Rinne)
- Mănuși